顎関節症とは?
歯科の二大疾患として、虫歯と歯周病が挙げられますが、最近、顎関節症はそれらに続く第三の疾患として認識されています。虫歯の治療に行かれた際に、顎(アゴ)を動かすと音がするので、顎関節症かもしれないと指摘された方もいらっしゃるかと思います。一般的に「顎(アゴ)が痛む」「口が大きく開けられない」 「顎(アゴ)を動かすと音がする」といった顎関節症の3大症状が認められる場合に、顎関節症と診断されます。

顎関節症という名前から推測すると、症状も原因も顎関節に限局する病気のように感じます。しかし、首の痛みや頭痛を伴う場合もあり、時としてとらえにくい症状を示すことがあります。そのため、何科にかかったらいいのか判断がつかずに、整形外科や整体、神経内科に行かれる場合もあるようです。基本的な顎関節の治療は一般歯科もしくは外科手術がからむ場合では口腔外科での対応となります。ただ、咬み合わせが悪いから顎(アゴ)に問題が起こったのだとの思い込みから、矯正歯科を受診される方も多くいらっしゃいます。それはそれで、顎関節に対しての知識があり、治療を行なっている矯正医であれば問題ありません。
統計では、顎関節症は若い女性に多く発症します。そして、矯正治療を希望される患者様の多くは若い女性です。歯列矯正は咬み合わせをダイナミックに変える治療ですので、顎関節症との関わりも気になると思います。歯列矯正治療との関わりも含めて、顎関節症を正しく理解して頂くことはとても大切だと考えております。以下に、多少なりの私見を含めてQ&Aを示します。参考になれば幸いです。
Q1)咬み合わせが悪いと顎関節症になるのでしょうか?
咬み合わせが悪いから顎関節症になったのだと思われている方が多く、矯正歯科へも顎関節症の相談で来院される患者様がしばしばいらっしゃいます。さらに、顎関節症予防の目的のために、歯列矯正治療を希望される方もいらっしゃいます。これらの患者様からは「歯並びを治すと、顎(アゴ)も治りますか?」と当然のように質問されますが、果たして、「YES」なのでしょうか?それとも「NO」なのでしょうか?結論から言うと、「治ることもありますが、治らないこともあります。」ということになります。つまり、YES/NOで答えられない問題なのです。
「咬み合わせが悪い⇔顎関節症」という図式が成り立つためには、「咬み合わせが悪い人は必ず顎関節症になる」ということと、「顎関節症になった人は皆、咬み合わせが悪い」という2つの条件を成立させなければなりません。咬み合わせが悪くても、顎関節症でない人は大勢いますし、逆にとてもキレイな歯並びで咬み合わせも申し分ないのに顎関節症になっている人も大勢いらっしゃいます。このことから考えて、「咬み合わせが悪い⇔顎関節症」という関係が成り立たないことは明らかです。しかし困ったことに、咬み合わせを治すと顎関節症も治ると短絡的に考えている歯科医師も多く、そのような情報がネット上に溢れています。
また、顎関節症は若い女性に多いことが知られていますが、咬み合わせが悪いのは若い女性に限ったことでないのは明らかです。一般的には、年齢とともに歯周病で歯を失ったり、歯を支える組織が弱くなったりして、咬み合わせに問題が起こることが多く、ご老人の方がむしろ咬み合わせに問題を抱えています。統計的に、不正咬合(正常でない咬み合わせ)の男女比率差がないにもかかわらず、顎関節症には若い女性の比率が高いという事実から考えても、「咬み合わせが悪くても顎関節症になるとは限らない」ということが言えるでしょう。
以上のように、咬み合わせの悪さと顎関節症との間に、直接的な因果関係が無いと述べましたが、これは単なる私見ではなく、世界中の多くの研究者が導き出した結果でもあります。
もちろん、不正咬合(正常でない咬み合わせ)と顎関節症との間に、直接的な因果関係が無いからといって、咬み合わせをいい加減に考えてよいというわけではありません。咬み合わせを治療すると顎関節症がよくなる場合もあるという事実から考えて、悪い咬み合わせが顎関節症の補助的な原因である可能性は十分にあります。不適切な虫歯治療や矯正治療が引き金となって、顎関節症にかかりやすくなる可能性も否定できません。
Q2)顎関節症の原因は?
では顎関節症の本当の原因は何なのでしょうか?実は『悪い咬み合わせ』は補助的な因子の一つで、複数の因子が組み合わさって起こるというのが、近年の顎関節症の原因に対する一般的な考え方です。よって顎関節症は多因子性の疾患だと考えられています。下図のように、いくつかの因子が積み重なって、耐久限界を超えたときに発症すると言われています。ただ耐久限界にも個人差があるので、発症にはばらつきがあり、それらによってよけいに病態が複雑に見えます。それらの因子を列挙してみます。
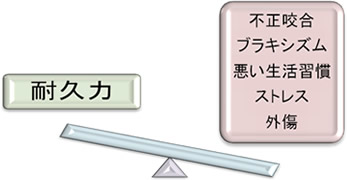
顎関節症の様々な因子
咬みあわせについては、過去から現在に至るまで様々な論議があり、現在では数ある因子の中の一つと考えられ、偏咀嚼やブラキシズムの誘発因子とも言われています。現実的には、不適切な虫歯治療や歯列矯正治療はリスクとなるので注意が必要です。
※警告・・・重度の顎関節症では患者の精神状態が不安定になるため、その苦痛から開放されたいという患者心理につけこんで、『咬合治療』と称して歯列矯正やセラミック・インプラントなどの全顎治療を強引に勧める歯科医院もあるので注意が必要です。
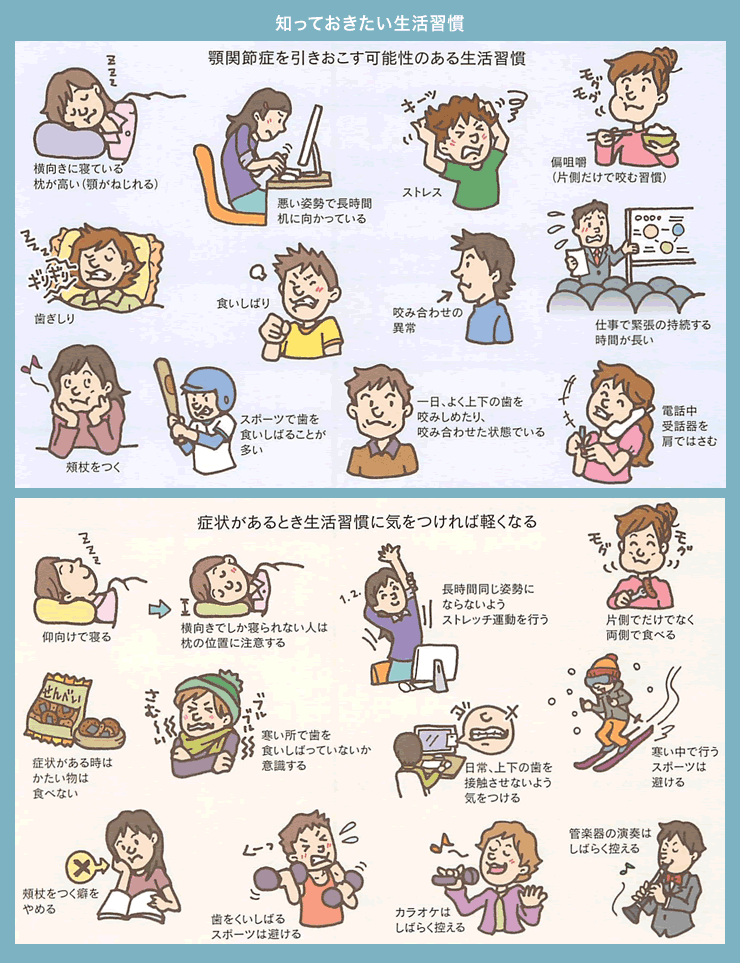
「くいしばり」「歯ぎしり」「歯をカチカチならす」などを総称してブラキシズムといいます。これらは筋肉の異常緊張を伴い、顎関節や頭頸部周囲の筋肉にも過度の負担となります。健康な歯が突然ヒビ割れてしまったり、折れたりすることもしばしばです。自己破壊的な行為とも言えます。ブラキシズムの無意識の行為にはストレスが大きく関わっているとも言われています。
- くいしばり
- 肉体労働や仕事などに集中しているとき無意識に行っている。
- 歯ぎしり
- 就寝中に無意識に行っている。正常であれば1日に10分ほどの上下の歯の接触時間が一晩で数時間に及ぶことがある。ナイトガード(マウスピース)の夜間装着により歯を保護。
いわゆる、顎や筋肉に負担をかける癖や習慣のことを指します。偏咀嚼、頬杖をつく癖、うつぶせ寝、あごの下に電話をはさむ、猫背の姿勢など。
- 偏咀嚼
- 左右どちらか一方でばかり咬む癖を偏咀嚼といいます。
仕事や家庭、人間関係などのストレス、その他の精神的な緊張は、筋肉を緊張させてブラキシズムの誘発因子となります。
歯の治療などで長時間大きな口を開けた、顎や頭頸部などを強く打って顎関節や靱帯を損傷したなど。
- 顎関節症を誘発するきっかけは色々
-
- 何かに熱中したり緊張して強く食いしばる
- 会社で導入したてのパソコンを覚えようと熱中して
- 長い会議のあった日は夕方から口が開けづらくなる
- 休日に一日テニスをしたあとは顎がカクカク鳴る
- 何か特別な行事があると緊張して食いしばる
- オフィスの冷房が強くすぎて歯を食いしばる
- 仕事で悪い姿勢を長時間続けていた
- 仕事のストレスで夜よく眠れない
- 片側の歯が悪いため反対の歯だけで食べ物を咬む癖がある
Q3)現代人は顎関節症になりやすいの?
かぜにかかりやすい人とかかりにくい人がいるように、顎関節症に関しても同じような生活習慣でも顎関節症になりやすい人となりにくい人がいます。この違いはさまざまな顎関節症因子に対する耐久力の個人差があるからです。では過去と現在ではどうでしょうか?近年、顎関節症患者は増加傾向にあり、それも若い女性など若年層に増えています。これは柔らかい食べ物の多い現代食の影響で「咬む力」が弱くなっていることが影響していると言われています。伝統的な日本食に比べて、ハンバーグやスパゲティといった洋食は咬む力、咬む回数ともに少なくてすむので、顎(アゴ)の運動不足になりがちです。よって、顎(アゴ)の動きをしっかりとサポートする筋肉が未発達で、顎関節自体が不安定になり、顎関節症を発症しやすい素地を作ってしまっているとも言われます。そして、これらの影響は顎(アゴ)だけの範囲にはとどまりません。顎(アゴ)の運動不足では脳への血流量も少なくなり、集中力や平衡感覚も鈍ると言われます。また子供の頃からこういった生活習慣を続けるということは全身的な発達にも影響があるとも言われます。
- 子供の顎関節症
-
子供が顎関節症を訴えるケースも増えています。原因は大人と同様ですが、学校生活、受験勉強、友人関係、親子関係など、最近では子供も大人さながらにストレスを受けているということにも関係があるのではないかとも言われています。顎の未発達という問題もやはり背景となっていると思われ、子供のひどい虫歯は減ってきていますが、歯並びを含めた咬みあわせの異常で歯科を訪れる子供は増えています。
母乳で育った子供と哺乳瓶で育った子供では母乳で育った子供の方が咬みあわせがよく、顎関節症の発症率が低いというデータがあります。母乳を飲むためには、ある程度強く吸う必要があるので顎(アゴ)や周囲の筋肉の発達によいというものです。
また悪い姿勢が顎関節症の原因になることもあります。外遊びの機会が減り、基礎体力の落ちた姿勢の悪い子供が増加していることは気になるところです。
成長期にある子供にこそ、顎(アゴ)をしっかり使う食事で適度な運動を行い、姿勢を正しく心がけた規則正しい生活で過度なストレスにさらさない、といった配慮が大切になってきます。
Q4)顎関節症に関連する不正咬合のタイプとは?
とういう訳で、不正咬合(正常でない咬み合わせ)は数ある顎関節症発症因子の中の一つということですが、不正咬合(正常でない咬み合わせ)と言ってもいろんなタイプのものがあります。その中でも、次に挙げる4つのタイプで顎関節症との強い関連性が指摘されています。矯正治療開始前にすでに顎関節症の治療歴があり、以下のタイプの不正咬合であるのならば、顎関節の状態を的確に把握した上で、リスクを減らせるように配慮された矯正治療が必要となります。歯を動かすことが出来ても、顎関節症に対する知識や治療経験の少ない矯正医では注意が必要です。
開咬とは、口を閉じた時に奥歯のみが接触し、前歯が全く咬み合っていない不正咬合(正常でない咬み合わせ)のことをいいます。開咬では咬み合う歯が少ないので、咬み合った時に生じる咬合力を、全ての歯に分散して安定した状態で受け止めることが難しくなります。その分、奥歯や顎関節にかかる負担が増大することは容易に理解できます。また開咬の度合いがひどくなるにつれて、顎関節にかかる負担も増えていくことが力学的に証明されています。
上の前歯(中切歯)の先端から下の前歯の表面までの水平的な距離を、オーバージェットといい、理想的な数値は2〜3mmです。そのオーバージェットが6~7mm以上の上顎前突は顎関節症リスクを高くすると言われます(McNamara1995)。上顎前突を大きく分けると、上の前歯のみが傾斜し突出した歯性上顎前突と、骨格的に上顎骨が突出した骨格性上顎前突の2つがあります。また上顎前突には複合的に下顎が後退したものも含まれます。下顎が後退した上顎前突の場合、顆頭(顎関節部の蝶つがい部分)も後方位をとり、関節円板(顎関節腔内部の繊維性軟骨)の前方転位が起こりやすく、顎関節症のリスクは高まります。上顎前突には、上顎の歯や骨格が単独で突出したものもありますが、比率的には下顎の後退を含む複合型が圧倒的に多いです。
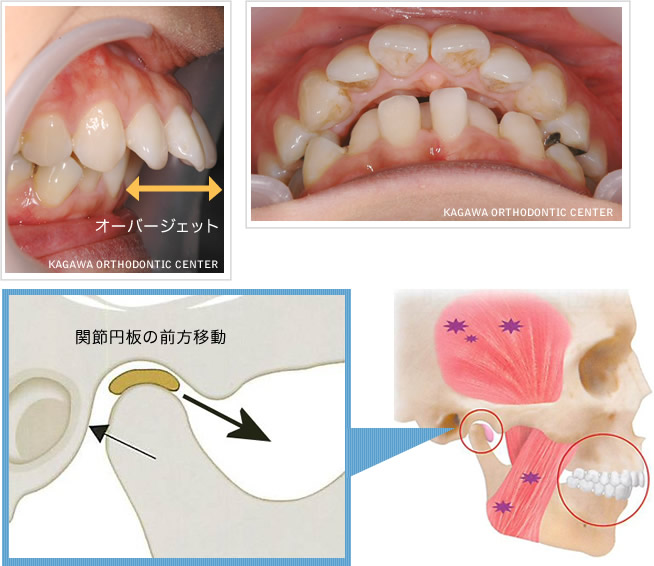
偏咀嚼(いつも同じ側で食物を噛むこと)や、頬杖のような悪習癖があると、下顎は側方へズレていきます。こうなると、徐々に歯の移動もおこり、咬み合わせのズレにより左右の高さが変わることがあります。また、顔は正面から見て歪んで見えるようになります。決して好ましい状態ではありません。この場合、歯が咬み合わさったときに、左右の咬む力がアンバランスになり、顎関節にかかる力も不均等になります。このような状態では、顎関節の位置もズレやすく、関節円板(顎関節腔内部の繊維性軟骨)の転位も起こりやすくなります。こうして顎関節症のリスクが高まります。
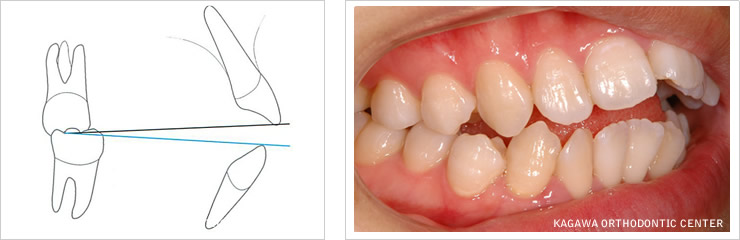
歯を接触させずに顆頭(顎関節部の蝶つがい部分)を最も後退させた位置(顆頭後退位)と、歯が最もよく咬み合う時の顆頭の位置(最大咬頭嵌合位)との差を計測した場合、この差が4mm以上あると、顎関節症のリスクが高まる可能性があるとの指摘があります(McNamara1995)。関節円板(顎関節腔内部の繊維性軟骨)は、顆頭と関節窩の間にサンドイッチされた状態で存在し、この差が大きくなるとより遊びが大きいということで、関節円板(顎関節腔内部の繊維性軟骨)は前方へ転位しやすくなります。よって、矯正治療開始前に顆頭(顎関節部の蝶つがい部分)の位置を把握しておくことが、顎関節症のリスク判定に役立ちます。
当院では、調節性咬合器と呼ばれる、上顎・下顎・顎関節を再現できる器械を用い、患者さんそれぞれの顎関節を含めた咬み合わせを3次元的に再現することが可能です。新しく獲得するかみ合わせにおいて、顎関節の既往があるなしにかかわらず、この差を最小限度におさせ込むような矯正治療に配慮しております。

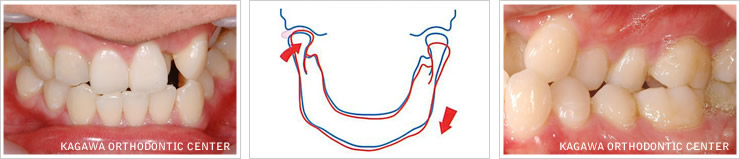
矯正を希望される患者様は若い方が多いのでこのようなケースは少ないのですが、右図で示すように奥歯をたくさん喪失した状態では、咬合力が奥歯で分散されずに、すべて顎関節部に集中するために顎関節症のリスクが高まります。
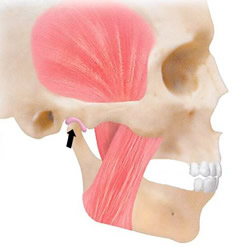
Q5)もし、矯正治療中に症状が発現した場合の対処方法は?
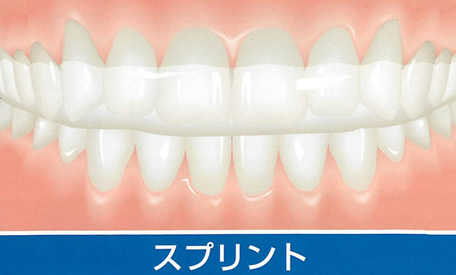
基本的には、一般の顎関節症患者様と同じです。関節雑音(顎を動かすと音がなる)のみが認められ、痛みや開口障害(口が開けにくい)がない場合は特別な対処の必要性はなく、経過観察をしながら矯正治療は継続されます。痛みが認められる場合には、矯正装置の一時的撤去や矯正力を弱めるといった処置を行い、矯正治療をペースダウンします。また、消炎鎮痛剤を服用してもらうこともあります。もともと顎関節症は安静にしていれば経過が良好な疾患ですので、たいていの場合、これらの治療で症状はおさまります。少し症状が長引く場合には、スプリント療法を行います。スプリント呼ばれるマウスピースを就寝時に装着することによって、歯や顎関節にかかる負荷を軽減できます。昔は、その延長線上に外科手術がありましたが、現在ではほとんど行うことはありません。顎の安静にあわせて、生活習慣に問題点があるようであれば改善して頂きます。

- 顎関節症は一見健康な人でも生じる
- 顎関節症は年齢とともに増加し、とくに青年期に増加する。それゆえ、矯正治療中に生じた顎関節症状は矯正治療とは無縁のものかもしれない
- 青年期に行われた矯正治療は一般に、その後の人生で顎関節症発現の可能性を増加も減少もさせない
- 矯正治療の一貫として行われる抜歯は顎関節症のリスクを増加させない。
- ある特定の矯正のメカニクスによって顎関節症のリスクが増加することはない。
- 安定した咬合は矯正治療のゴールであるが、必ずしも理想的な咬合を構成しなかったことが、結果的に顎関節症状につながるわけではない。
- 顎関節症を予防する方法は今までのところ示されていない。